Pendahuluan
Saat ini tiada berita tanpa virus korona dan ini menjadi topik berita serta pembicaraan di seluruh dunia. Setiap hari, kita selalu disajikan data terbaru tentang jumlah kasus orang yang terinfeksi virus korona dan yang meninggal serta negara yang terjangkit virus korona ini. Virus korona ini seakan-akan menjadi sesuatu yang menakutkan dan membuat panik masyarakat di sekitar kita. Oleh karena itu perlu adanya penjelasan dan edukasi yang baik dan tepat bagi masyarakat.
WHO sejak 11 Maret 2020 telah menetapkan COVID-19 sebagai pandemi global dan Indonesia telah menetapkan penyakit COVID-19 sebagai bencana nasional sejak 14 Maret 2020 maka perlu adanya tindakan yang efektif untuk mencegah perluasan penyebaran penyakit ini. Beberapa tindakan sudah dilakukan Pemerintah dalam bentuk upaya pencegahan dan penanganan kasus yang sudah terjadi. Upaya pencegahan dilaksanakan dalam bentuk edukasi perilaku hidup bersih dan sehat (PHBS) serta social distancing atau jauhi kerumunan orang bahkan diberlakukannya pembatasan sosial berskalaalabesar (PSBB) di beberapa daerah yang telah dinyatakan sebagai zona merah atau area yang memiliki temuan kasus yang tinggi. Perilaku hidup bersih dan sehat yaitu cuci tangan, etiket batuk, wajib gunakan masker, makan makanan yang bergizi agar imunitas tubah jadi baik dan jaga kebersihan rumah dan lingkungannya. Slogan "diRumahAja" juga sudah disosialisasikan agar semua kegiatan dilakukan dari rumah, bekerja, belajar dari rumah agar dapat memutus rantai penularan penyakit Covid-19 ini.
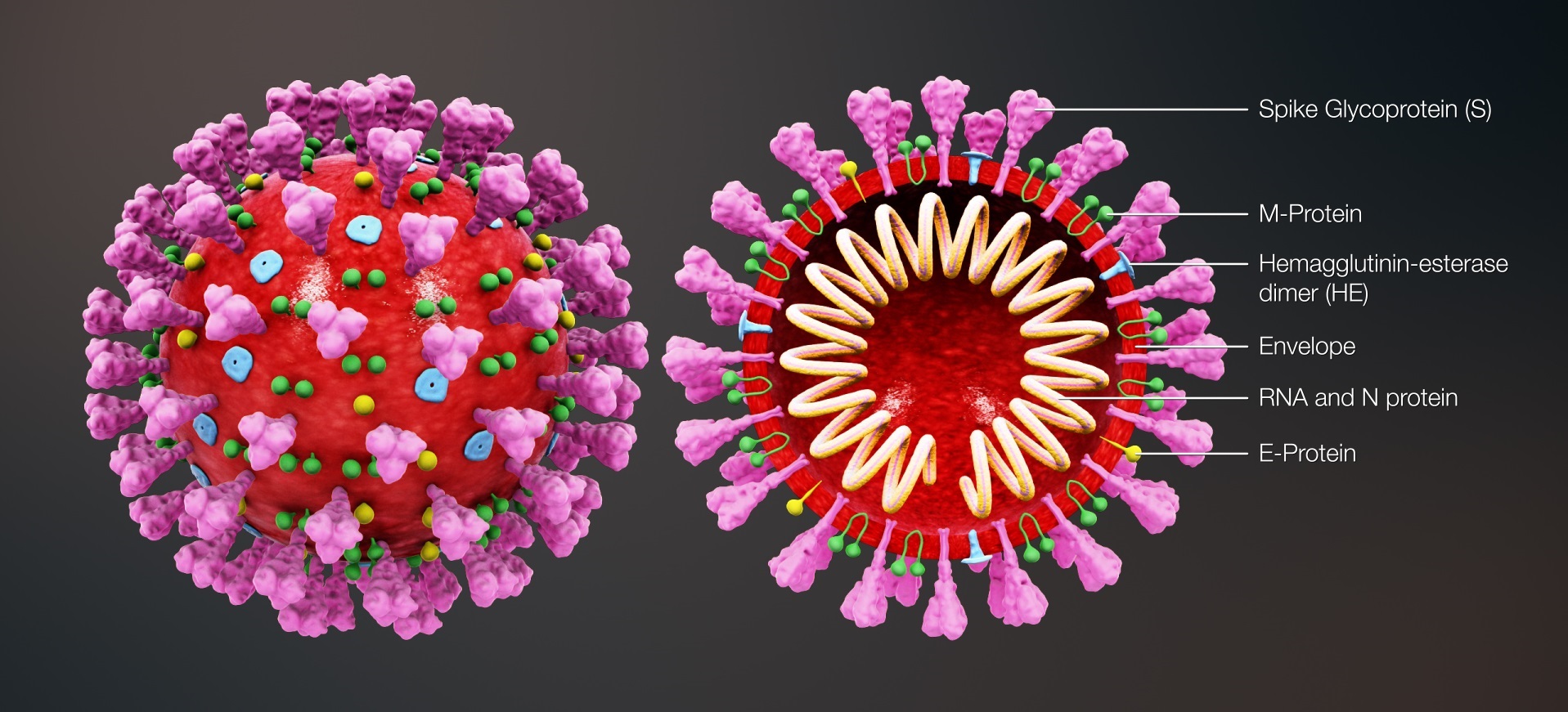
Ada banyak virus yang berhubungan dengan saluran pernapasan yaitu virus Influenzae, virus Parainfluenzae, virus Syncitial Respiratorius, virus Campak, virus Parotitis (“gondongan”), virus Rubella, Rhino Virus, SARS, Mers CoV, SarsCov 2. Tiga virus terakhir termasuk dalam golongan virus korona. Jadi virus korona ini merupakan salah satu virus yang berhubungan dengan infeksi saluran napas dan merupakan salah satu virus zoonotic yaitu virus yang terdapat pada hewan dan dapat menular pada manusia. Virus korona terdiri dari 4 golongan yaitu tipe alfa, beta, gama dan teta. Virus SarsCov2 ini termasuk dalam golongan beta sama seperti virus SARS yang pernah wabah tahun 2003 dan MersCov yang wabah pada tahun 2012.
Virus SarsCov2 ini dapat masuk melalui saluran napas dan berkembang biak pada lapisan membran mukosa sel epitel saluran napas bagian atas dan menimbulkan infeksi yang berakibat rusaknya jaringan paru dan organ lainnya. Virus korona ini merupakan virus RNA yang dapat bersirkulasi pada hewan seperti unta, kucing, musang, kelelawar. Penting diketahui bahwa setiap virus memiliki tempat melekat tertentu (tropisma) pada sel hidup yaitu melalui reseptor yang tepat dan sesuai serta hanya dapat hidup dan berkembang biak pada sel hidup. Oleh karena itu virus tidak mampu bertahan lama di luar sel hidup. Virus korona ini melekat pada sel epitel pernapasan manusia melalui reseptor h-Angiotensin Converting Enzyme 2 (h-ACE2). Reseptor h-ACE2 ini juga terdapat pada epitel sel usus halus manusia oleh karena itu virus SARS-CoV-2 ini dapat ditemukan juga pada tinja pasien terinfeksi.
Ada 7 tipe Human Virus Corona: HCOV 229E, HCOV NL63, HCOV HKU1-A, HCOV OC43, SARS, MERS-COV, Covid-19. Virus korona yang menyerang manusia dan menimbulkan epidemik adalah SARS (Severe Acute Respiratory Syndrome) tahun 2003 yang dimulai juga dari wilayah China dengan angka lematian 10% dan Mers-CoV (Middle East Respiratory Syndrome Corona Virus) tahun 2012 dengan angka kematian sebesar 30% yang awalnya terdapat di Timur Tengah (Arab Saudi). Saat ini, berkembang virus korona lainnya yaitu SARS-CoV-2 yang memiliki kemiripan 96,2% dengan Corona Virus SARS like pada kelelawar yang juga memiliki afinitas pada reseptor ACE 2 epitel paru dan usus halus manusia.
Virus Sars-Cov2 ini memiliki virulensi yang lebih rendah sebagai penyebab kematian (hanya 3-4%) tetapi memiliki daya penularan yang tinggi dibandingkan SARS yang memiliki angka kematian hingga 10% (774 orang dari 8.098 kasus terinfeksi). Transmisi virus Sars-Cov-2 ini diduga berasal dari virus kelelawar yang menular pada hewan lainnya sebelum menular dan menginfeksi manusia. Kemiripan yang tinggi antara virus korona dari kelelawar dengan virus Sars-CoV-2 pada manusia ini, memberikan gambaran kemungkinan berasal dari satu strain, hanya saat ditelusuri hewan kelelawar tidak termasuk hewan yang ada di pasar Wuhan asal muasal dugaan penularan virus Sars-CoV-2 ini. Hal ini yang memberikan hipotesa adanya hewan perantara lainnya dari kelelawar sebelum ke manusia seperti kura-kura, trenggiling atau ular yang memiliki kesamaan reseptor juga untuk SarsCoV-2 ini. Penularan dari manusia ke manusia selama ini diketahui melalui partikel percikan ludah (droplet), secara aerosol pada beberapa tindakan di Rumah Sakit yang dapat menimbulkan risiko timbulnya aerosol seperti tindakan suction, resusitasi, intubasi untuk pemasangan alat ventilator (alat bantu napas), dan pemakaian alat nebulizer serta melalui kontaminasi feses. Percikan ludah ini mengandung virus SarsCoV-2 dapat keluar dari tubuh penderita saat bicara/bernyanyi, bersin, ataupun batuk.
Jarak lontar percikan ludah ini dapat mencapai maksimal 2 meter, dengan alasan inilah maka kita perlu menjaga jarak antar orang (social distancing) agar memutus rantai penularan antar orang. Besaran partikel percikan ludah ini cukup besar yaitu > 5µm sehingga dengan pengaruh gaya gravitasi maka partikel ini tidak akan melayang lama di udara tetapi akan segera jatuh ke atas permukaan terdekat. Oleh karena itu, area permukaan harus sering dilakukan pembersihan secara rutin demikian juga tangan kita yang sering menyentuh area permukaan yang tercemar harus sering cuci tangan dan sebelum cuci tangan tidak menyentuh area muka seperti mata, hidung dan mulut yang dapat menjadi port d’entrée (pintu masuk) virus ke dalam tubuh manusia. Virus Sars-CoV-2 ini juga dapat ditemukan di feses karena adanya reseptor virus ini pada sel epitel usus.
PENULARAN COVID 19
- Melalui percikan ludah (droplet) saluran pernafasan seperti batuk dan bersin dengan jarak penularan paling jauh 2 m.
- Kontak dekat (sentuhan)
- Menyentuh benda / lingkungan yang tekontaminasi virus
- Kontaminasi feses
Beberapa peneliti mempelajari kemungkinan terjadinya penularan secara aerosol pada ruangan tertutup, hal ini harus menjadi perhatian khusus pada tata laksana ventilasi ruangan dan jumlah orang dalam ruangan tertutup tersebut. Para peneliti ini menganjurkan untuk mengatur tata udara dalam ruangan tersebut dengan ventilasi alamiah, meningkatkan arus sirkulasi udara tanpa sirkulasi ulang (recirculation) serta membatasi jumlah orang dalam ruangan tersebut.
Penularan dari ibu hamil kepada janinnya telah dilaporkan ditemukan pada 3 kasus di China dari 19 kasus ibu hamil yang terinfeksi Covid-19, tetapi hal ini masih memerlukan penelitian lebih lanjut karena sampai saat ini, sangat kecil ditemukan virus Sars-CoV-2 dalam darah sehingga kecil kemungkinan virus dalam darah lewat secara transplasenta. Berdasarkan penelitian yang dilakukan Wang WL dkk, maka virus Sars-CoV-2 ini dapat dideteksi pada sampel spesimen yang diambil yaitu cairan bilasan bronchus (93%), sputum (72%), usap nasofaring (63%), usap tenggorok (32%), feses (29%), darah (1%) dan urin (0%). Hal ini menunjukkan bahwa virus paling mudah ditemukan pada saluran pernapasan dan juga saluran cerna (melalui spesimen feses).
Ketahanan virus ini adalah sensitif pada pemanasan 560 C selama 30 menit atau menggunakan desinfektan sabun/deterjen, alkohol 70%, H2 O2 , chlorhexidine, dan hipoklorit yang efektif mematikan virus. Pembersihan lingkungan dapat dilakukan dengan melakukan pencucian dengan sabun deterjen atau dengan hipoklorit untuk membersihkan area permukaan lantai, atau dengan alkohol untuk area permukaan meja atau alat-alat tulis. Tindakan antisepsis dapat kita lakukan menggunakan bahan cuci tangan berbasis alkohol, mandi dengan sabun serta kumur-kumur dengan chlorhexidine gargle. Gejala Klinis Gejala klinis yang umum ditemukan adalah demam (90%), batuk kering (70%), lelah fisik (44%), penurunan jumlah sel limfosit (63%), sakit kepala dan sesak nafas, dalam 2-14 hari kontak dengan penderita atau dari daerah epidemi.
Berdasarkan panduan penanganan penyakit infeksi Covid-19 maka terdapat 4 kriteria pasien yang harus dicermati adalah: A.Orang Tanpa Gejala (OTG): Orang tanpa gejala (OTG) adalah orang yang kontak erat dengan kasus PDP atau konfirmasi COVID-19. Seseorang yang tidak bergejala dan memiliki risiko tertular dari orang konfirmasi COVID-19. Seorang OTG yang konfirmasi hasil pemeriksaan usap nasofaring dan orofaring denganRT-PCR nya positif maka berpotensi menularkan Sars-CoV-2 kepada orang lainnya B.Orang Dalam Pemantauan (ODP): Demam tanpa pneumonia, disertai riwayat dari daerah epidemi, atau ada riwayat paparan, kontak hewan, kontak fasilitas kesehatan yang merawat kasus infeksi Covid-19. C.Pasien Dalam Pengawasan (PDP): Demam > 380 C, batuk pilek, nyeri tenggorok, pneumonia ringan disertai riwayat perjalanan dalam waktu 4 hari sebelum timbul gejala atau riwayat kontak pasien dan hewan penular D.Pasien Konfirmasi Covid-19: Pasien yang terinfeksi COVID-19 dengan hasil pemeriksaan tes positif melalui pemeriksaan PCR Obat yang sedang dalam penelitian untuk tanggulangi kasus infeksi Covid-19 ini adalah Chloroquin (anti malaria) dan Remdesivir serta penggunaan plasma konvalesen yaitu plasma darah dari pasien yang dinyatakan sembuh Covid-19 dan vaksin imunisasi terhadap Covid-19.
Keilmuan di bidang penatalaksanaan Covid-19 terus berkembang dan banyak sekali perubahan yang terjadi dalam beberapa bulan terakhir ini. Data penelitian dari kasus yang dilaporkan pertama kali di Wuhan China ada 41 kasus konfirmasi dengan pemeriksaan RT-PCR. Dari 41 kasus konfirmasi didapatkan 6 kasus kematian, penderita umumnya 73% laki-laki, 66% usia median adalah 49 tahun, kasus terpapar oleh lingkungan, dan ditemukan kasus kluster. Kasus kematian yang terjadi semuanya disertai penyakit ko-morbid seperti diabetes mellitus, hipertensi, penyakit kardiovaskuler dan penyakit paru lainnya.
Jadi dari data-data kasus di atas dapat disimpulkan kasus infeksi Covid-19 ini dapat berakibat fatal pada orang dengan daya tahan rendah seperti pada orang lanjut usia, orang dengan penyakit tertentu (DM, hipertensi, jantung dan stroke) dan yang diduga secara genetik memiliki reseptor ACE2 yang aktif dalam jumlah yang banyak. Saat ini juga ditemukan adanya dugaan penyakit Covid-19 ini berhubungan dengan kerusakan sel darah sehingga dapat menyebabkan penyumbatan pembuluh darah otak. Diagnosis Laboratorium Diagnosis laboratorium dilakukan untuk menemukan virus SarsCoV-2 yaitu dengan pemeriksaan RT-PCR (Reversed Transcriptase Polymerase Chain Reaction) menggunakan sampel specimen dari usap nasofaring dan orofaring.
Pemeriksaan ini merupakna pemeriksaan baku emas untuk memastikan diagnosis Covid-19. Hasil pemeriksaan ini idealnya dapat selesai dalam 2-3 hari tetapi di lapangan hal ini tidak terlaksana sesuai idealnya karena keterbatasan laboratorium yang mampu laksana untuk pemeriksaan ini. Pemeriksaan ini membutuhkan fasilitas laboratorium berupa teknisi yang mumpuni, alat RTPCR dan kelengkapan keamanan laboratorium seperti biosafety cabinet. Pemeriksaan inipun masih memiliki celah untuk terjadinya negatif palsu yaitu bilamana diperiksa sesaat setelah virus Sars-CoV-2 ini masuk dalam tubuh dan belum bergejala atau sesaat setelah pasien sembuh sehingga bila seseorang memiliki risiko tinggi seperti OTG maka pemeriksaan RT-PCR harus diulang kembali saat timbul gejala.
Pemeriksaan lain yang dapat dilakukan untuk skrining awal Covid-19 untuk keperluan surveilens di komunitas masyarakat (massal) adalah pemeriksaan Rapid Test Antibodi yaitu memeriksa adanya antibodi atau zat kekebalan imun tubuh terhadap virus SarsCoV-2 menggunakan sampel spesimen darah hanya kelemahannya sifat antibodi ini tidak bersifat spesifik terhadap Sars-CoV-2 tetapi dapat terjadi reaksi silang dengan virus lainnya. Oleh karena itu, penggunaan pemeriksaan Rapid Test antibodi ini harus diinterpretasikan dengan hati-hati artinya hasil positif belum berarti positif Covid-19 tetapi masih HARUS dikonfirmasi dengan pemeriksaan RT-PCR untuk memastikan adanya virus SARS-CoV-2.
Demikian juga bila hasil Rapid Test antibodi negatif maka belum tentu bebas Covid-19 karena kemungkinan tubuh belum sempat membentuk antibodi walaupun sesungguhnya dalam tubuh sudah terdapat virus SarsCoV-2 dan belum timbul gejala klinis atau memang daya tahan tubuh rendah sehingga tidak mampu membentuk antibodi.
Pada kasus seperti ini, maka pemeriksaan Rapid Test Antibody harus diulang kembali 10-14 hari kemudian setelah pemeriksaan pertama. Pemeriksaan Rapid Test Antibody ini penting dilakukan untuk memilah kasus mana yang didahulukan untuk pemeriksaan RT-PCR yang memiliki keterbatasan kapasitas memeriksa sampel karena keterbatasan tenaga dan alat untuk pemeriksaan tersebut. Rapid Test Antibody digunakan untuk deteksi kasus ODP dan PDP pada wilayah yang tidak memiliki fasilitas laboratorium untuk pemeriksaan RT-PCR atau media pengambilan spesimen (alat usap dan media tranpor virus) tidak tersedia.